快訊
- 徐巧芯大姑夫杜秉澄開公司 涉驗資不實被起訴
- 大谷翔平單局1長打1保送上壘率百分百!道奇引爆單局10分攻勢打爆海盜
- 美伊戰爭大幅消耗彈藥 為何造1枚愛國者飛彈需要數年?
- 【更新】伊朗回擊!IRGC:攻擊美軍第5艦隊、科威特基地
- 日中關係回不去了!日媒:《防衛白皮書》將點名中國為最嚴重安全關切
- 保險業務員揪團「自導自演假車禍」 狠削200萬「最夯自費療程」下場慘了
- 醫療模式變了、保單也該跟上!石崇良喊話:不該因沒住院拒賠
- 美軍「自衛」報復行動僅3小時結束 分析:謹慎安排、不影響協商
- 林襄、馬傑森「根本沒分手」 超甜!約會十指緊扣全被拍
- 滿手台股ETF新選擇! 市值型、科技型美股ETF看俏
- 無人艇「海盜」搶救阿帕契飛官 一窺美國海軍首支無人系統部隊
- 【更新】美軍報復伊朗擊落阿帕契自衛行動結束!川普:予以強烈回應
- 拉K代價12萬!毒駕男浪子回頭 為養2幼子「主動獻車」求分期
- 台股Q3布局看三重點 代理型AI、MLCC、Spaace X成焦點
- 美參院多數黨領袖:未安排見鄭麗文 挺台強化防衛
- 北愛爾蘭持刀攻擊1重傷 兇嫌蘇丹籍引發激烈反移民抗議
- 習近平結束北韓行未提「無核化」 分析:美日韓將加強合作對抗
- 狠夫跨海遙控小弟殺妻 吳興街袋屍案夫遭通緝、4嫌不起訴確定
- 台股多空大戰拚守四萬四 謝金河:極端的預測通常都是錯的
- 美再襲伊朗、SpaceX上市倒數 美科技股再現小幅拋售收跌
罕見求救!急診學會:雍塞前所未見嚴重 提解方卻被醫護罵翻
2025-02-23 08:52 / 作者 綜合中心
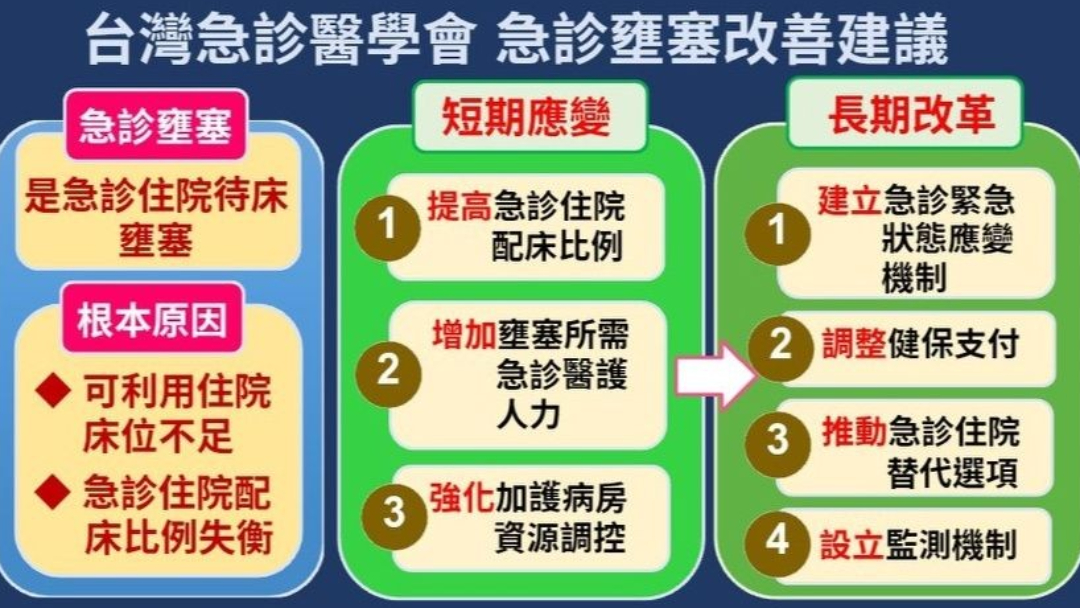
台灣急診醫學會22日為解決急診雍塞狀況,提出短、長期計畫。翻攝自台灣急診醫學會FB
流感、新冠與諾羅疫情趨勢稍緩,不過各大醫院急診仍被病患們擠爆,不僅病床、醫療器材緊迫不足,就連救護人員以疲於奔命,紛紛向衛生福利部等主管機關求救。台灣急診醫學會22日深夜就表示,今年急診雍塞情況已達到「前所未有的嚴重程度」,若問題不改善將引發急診醫護人員大規模離職,並提出短長期解方,引起關心醫療界狀態民眾紛紛表達不同看法。台灣急診醫學會22日晚間在臉書粉專上貼文,開頭就喊出「今年急診壅塞情況已達前所未有的嚴重程度!」若問題持續,將引發急診醫護人員大規模離職,進一步削弱醫療體系的承受能力,並對病人安全與醫療品質造成嚴重影響。
急診醫學會說明,目前急診住院待床壅塞,導致急診出口阻塞,急重症病人被迫滯留急診,學會認為,根本原因在於「可利用住院床位不足」,而非流感、腸胃炎等輕症病人所造成入口擁擠。
進一步討論為何發生床位不足的問題,是因為近期多數醫院因各種原因關閉病房的緣故,而關病房的原因,則是因為「病房護病比限制」讓護理人力不足,以及「床位調度分配問題」,醫院在急診與門診預約住院床位分配失衡,未能有效分配調度資源,造成急診壅塞。
為解決急診雍塞燃眉之急,急診醫學會提出短期、長期應變措施當解方。以短期來說,建議「提高急診住院配床比例」,當急診雍塞時,強制開放病房,讓個病房彈性接收病患,紓解雍塞;「強化加護病房(ICU)資源調控」,壅塞期間對ICU床位進行列管,必要時由中央介入調控,確保資源的合理分配。
另外,可「增加壅塞時所需急診醫護人力」維護醫療照護品質並避免人員過勞,以及「強化分級醫療」鼓勵輕症下轉並監測轉診案例,避免不必要轉診。
急診醫學會還提到,長期改革方面有4點:1.可朝「建立急診緊急狀態應變機制」方向努力,編列公務預備金,於緊急狀態時支應應變措施的經費來源,醫院間共同協力解決壅塞問題。
2.「急診緊急狀態應變機制」應納含「調整健保支付政策」,鼓勵醫院在急診壅塞時收治急診病人;3.「推動急診住院替代選項」推廣急診在宅急症照護、OPAT醫療模式,減少急診住院待床,降低急診壅塞風險。4.「設立監測機制」,監測各醫院可利用病床數,關床數以及急診住院配床比例,掌握各醫院住院實際可用床位數據,作為政策調整依據,確保資源的合理分配。
急診醫學會表示,急診壅塞問題並非僅限於急診端,而是整體醫療體系的問題,根本解決方案應從病房管理、健保給付調整、護理人力配置等方面入手。 建議政府應設立「急診緊急應變機制」,確保未來在突發狀況下,能夠迅速啟動相應措施,以減少對醫療體系的衝擊,保障病人與防止急診團隊過勞耗竭。
貼文一發,引起許多醫護人員關注討論,各方也提出不同見解,高雄秀傳醫院精神內科醫師詹智鈞表示「請急診醫學會不要開錯藥單了」,輕病癱瘓急診才是主因,而護理人力不足是事實,但護病比的限制就是為了維持護理品質,減少護理師因過勞導致人力流失加劇才是,建議急診滿載就要喊滿載,接不了就接不了,日韓與其他先進國家都會發生此事,但沒人批評沒有醫德,「我們這麼拚死拚活到底是要滿足誰什麼?大家應該好好想一想」。
林口長庚急診醫師許淮銓也說,「根本原因就是護理薪資不夠人力不夠,這個雖非學會能決定的,但也希望學會能多強調這點,直接提出籲請衛福部替護理人員加薪至少1.5倍。另外最近輕症真的很多,建議學會直接發聲明建請各急診提升掛號費至3000-5000遏止民眾輕症濫用急診,不然只要輕症一多急診就是掛,多收的掛號費也可以補貼辛苦的醫護。這兩點聲明保證讓大家對學會刮目相看」。
另有醫護人員表示說,「強制住院開床沒有護理師也沒用,只是增加病房護病比加速護理師流失,關鍵還是在護理環境極差造成護理人力流失」、「重點就是沒護理師,開一百床也沒用」。
最新more>
- 周玉蔻官司連敗!罵趙少康「不認骨血」賠20萬確定 法官判她給《民視》150萬
- 徐巧芯大姑夫杜秉澄開公司 涉驗資不實被起訴
- 大谷翔平單局1長打1保送上壘率百分百!道奇引爆單局10分攻勢打爆海盜
- 力積電籌資8.86億美元發行GDS 將於盧森堡掛牌
- 美伊戰爭大幅消耗彈藥 為何造1枚愛國者飛彈需要數年?
- 雨彈狂炸高雄...典寶溪出海口發現浮屍 70歲翁失聯一夜死因待查
- 【更新】伊朗回擊!IRGC:攻擊美軍第5艦隊、科威特基地
- 中共侵擾我東部海域執法 張惇涵正告:藍色海疆寸土不讓
- 日中關係回不去了!日媒:《防衛白皮書》將點名中國為最嚴重安全關切
- 保險業務員揪團「自導自演假車禍」 狠削200萬「最夯自費療程」下場慘了
熱門more>
- 驗屍瞬間鼻酸!台中2歲女童遭丟洗衣機虐死 地獄生活曝光…媽媽1個妥協斷送她活路
- 重大突破!「抗癌標靶新藥」結果報喜 癌末近半數「好轉」15人腫瘤消失了
- 新竹恐怖氣爆2死2傷!隔壁夫妻雙亡 高翠路慘如「戰爭轟炸」
- 麥當勞爆炸案34年!「賭命拆彈」驚悚還原 殉職警是玉女歌手男友
- 認了來台賣淫!日AV女優「1次3.5萬元」招嫖客 道歉止血「全面停工」
- 買2張台積電「忘記密碼」放生27年 一查獲利狂賺4589%網全跪了
- 新竹建商遭詐6500萬 銀樓公會發「海捕令」!急追71條UBS金條下落
- 持美工刀恐嚇、縱火、掐頸!北市小六生「比乾哥更可怕」 學校通報10次都沒用
- 女歌手哽咽談殉職警男友!麥當勞爆炸34年祂回來3次 蘇霈1原因不唱這首歌
- 羨慕!台積電副總「送500張持股」給神秘人士 市值高達11.4億

