快訊
- 嫌吵到無法睡!菜刀「開膛破肚」送郵件人員 郵局發聲:音量符合法規
- 台中2歲女童疑遭虐死 跨縣市保護失靈?衛福部將開中央層級會議檢討
- 為酒駕罰單吵翻 新店男怒燒臥房「害妻、警受傷」下場慘了
- 拆開包裹「竟是炸彈」 無辜舅舅雙眼炸瞎
- 影/中國海警船惡意加速闖東沙 我海巡近迫造浪仍對峙中
- 日本熊超速進化!用熊掌接水龍頭水喝 自行開窗逃走
- 「砍到心臟都看得到!」哥悲痛認屍 郵局人員枉死刀下身世曝光
- 教父黃仁勳站台不稀奇 黃家全家總動員情意挺技嘉、見證台灣AI產業發展
- 打官司砸450萬「走後門」慘遭詐騙!司法黃牛、黑心律師犯行敗露全押了
- 讓全民分享AI紅利!美國政府擬入股大型AI企業
- 加速小水力發電落地 經濟部祭示範辦法獎勵金最高500萬元
- 台股重挫拉回市值雙雄買氣火爆 0050、00631L淨申購逾560億元
- 嫌2億不夠用!遠航前董座張綱維「左手賣右手」 連環計詐貸35億遭起訴
- 確保電力能源穩定 日本擬重啟14座老舊核電廠
- 快訊/習近平6/8赴北韓國是訪問 六年多來首訪
- 教父結束台灣行赴韓綜 黃仁勳喊話:需求非常強 將與韓記憶體廠密切合作
- 黃仁勳效應呢?!南韓股市暴跌6% 半導體股價重挫
- 前新華社美籍記者承認擔任中共代理人 在美招募線人「寫報告給習近平看」
- 遭控保留機密文件 美前國安顧問波頓傳認罪付7千萬罰金
- 殺聲隆隆!台股早盤重挫逾千點摜破4萬5 聯發科、台達電跌近半根
【早療迷思2-1】過度傾斜醫療卻接不住 讓逾半孩子錯失黃金療育期
2023-06-19 07:00 / 作者 洪敏隆

很多家長對於早療的重要性及正確認知仍有所不足。家扶基金會提供
早期療育的重要性在於具有補償、治療、預防、啟發的效益,提供發展遲緩的幼兒在各方面的技巧訓練,例如:生理、語言、認知以及社會適應與生活技巧等,激發孩子的發展潛能讓孩子的障礙狀態得以改善。
因此,在台灣《兒童及少年福利與權益保障法》第4條就明定「政府應協助對於需要早期療育之兒童及少年,提供所需服務及措施」,31條也規定「政府應建立六歲以下兒童發展之評估機制,對發展遲緩兒童,應按其需要,給予早期療育、醫療、就學及家庭支持方面之特殊照顧。」
在早期發現、早期通報、早期治療的宣導呼籲下,來自各相關單位的通報量的確年年增長,2014年通報個案數突破2萬人,近10年幾乎是逐年成長,2022年已經突破3萬達到30907人。
然而,以近10年的統計數據,實際確診發展遲緩並接受早療的孩童,在台灣佔0至6歲幼兒人口數平均約僅1.5至3%,和WHO推估兒童發展遲緩發生率6至8%相差甚大,依照WHO推估的發生率,台灣2022年0至6歲幼兒人數為121萬4244人,推估應會有7.2萬至9.7萬名幼兒可能有發展遲緩,但實際接受療育人數僅約2萬人,僅佔0至6歲人口的1.65%,顯示遺落在早療服務網絡之外的孩子不算少數。
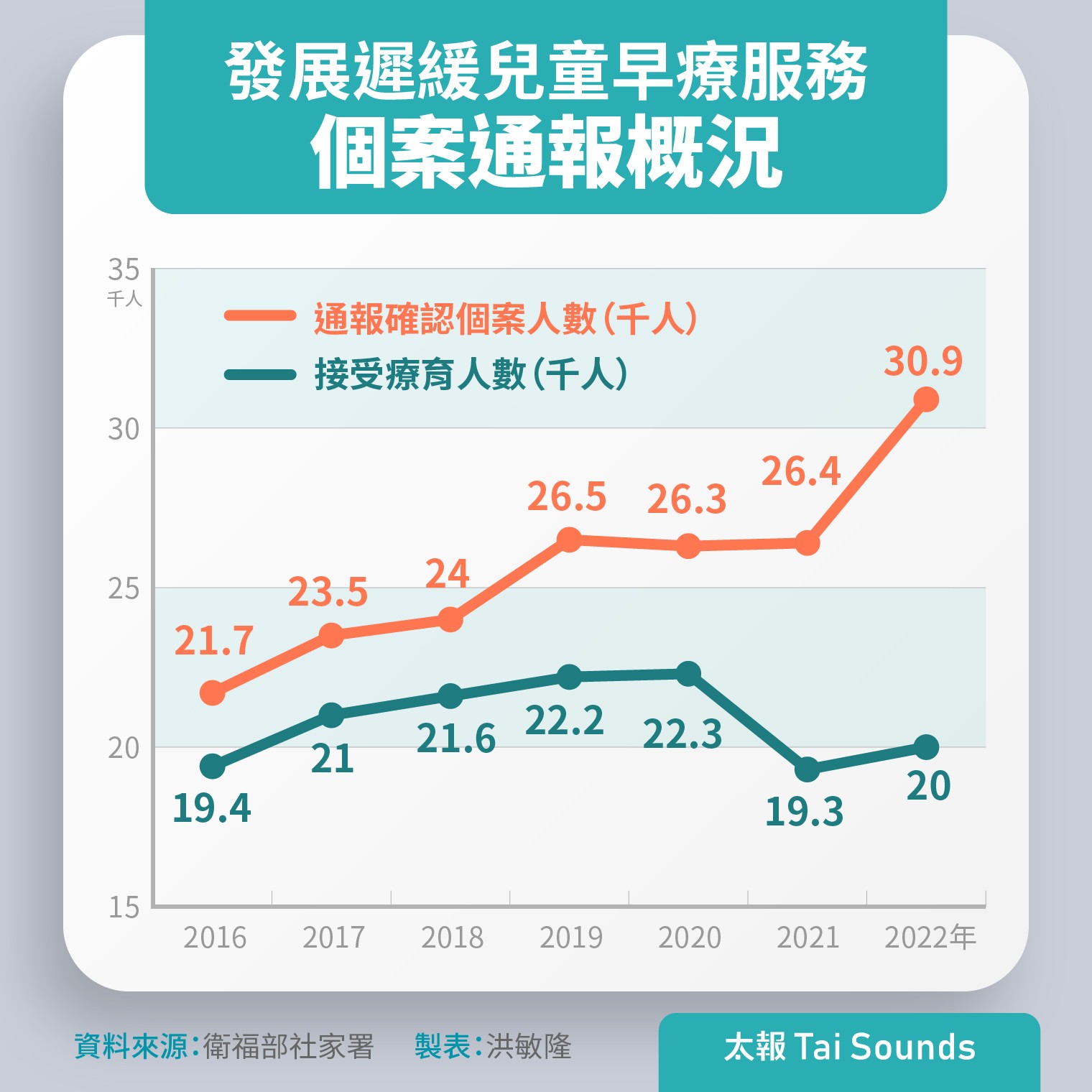
發展遲緩兒童早療服務個案通報概況。太報製表
WHO曾做過統計,政府若能投入1元的支出在早期療育上,未來將可節省3元的特教經費,特別是3歲前,寶寶的大腦仍處於快速發展的階段,若發覺其發展異常,趕緊提供刺激與訓練,大腦還來得及透過神經連結將故障或受損的區域以其他部分補足,會比在6歲之後才做療育,有更大的可能性恢復正常,進步空間較大。
然而,台灣0至3歲接受早療的比例仍然偏低,僅佔42%,多數仍是在3至6歲時才發現,甚至有超過4% 是滿6歲後才被發現通報,錯失早期療育介入的機會。
家扶基金會社工處處長陳乘斌就實務推動分析原因,在家長部分,對孩子發展遲緩的接受度不一,例如忽略孩子發展狀態、高估孩子能力、或家庭能力有限,部分地區更是因資源相對弱勢、使得潛在對象不易被發現,也曾發現照顧者因過度寵溺孩子或是缺乏陪伴,限制了孩子的發展。
陳乘斌說,孩子通常進到幼兒園,透過其與同儕互動等情況,讓老師較易發現孩子有些狀況,這也是為何3至6歲的通報比例較高,0至3歲雖然寶寶健康手冊都有篩選評估指標,但父母有無相關資訊認知及落實很關鍵,且孩子在2歲前雖然會打疫苗,在這麼短時間醫護人員有無敏感度及做出判斷,也是個問題。
第二個問題是,台灣現行法規雖有相關專業人員對疑似遲緩幼兒有通報責任的規定,然而,相較「兒童保護」的通報,對於發展遲緩責任通報人並無相關罰則。陳乘斌指出,法令雖有「父母、監護人或其他實際照顧兒童之人,應配合前項政府對發展遲緩兒童所提供之各項特殊照顧」規範,但實務上對於不接受幼兒發展遲緩、或拒絕早期療育服務的家庭,除非已嚴重危害幼兒生命,否則家長不正視、不接受療育,也較難有相關的強制處置。

發展遲緩兒童須要透過協助引導,刺激發展。家扶基金會提供
第三個問題是人力資源不足。以去年(2022)為例,發展遲緩兒童總通報人數達3萬907人,較前一年度增加4515人,但是實際完成聯合評估的孩童只有1萬8978人,等於有4成兒童未能接受評估,立委陳素月詢問國健署今年可完成評估服務量是2萬7538名,顯示很多孩童無法在現有體系被接住、被介入,令她感慨:「早療服務量不足!連評估都排不到,家長要怎麼把握黃金治療期?」
陳乘斌說,2022年全國「發展遲緩個案管理中心」共計55處,配置社工人員303名,列入個管個案共2萬8852名,平均1名社工負責75名個案,既要協助兒童聯合評估、對兒童和家庭擬定個別服務計畫、連結相關療育資源給予協助,甚至因療育資源不足,需個管單位自辦提供療育服務的人力。
以家扶發展學園承辦的個案管理中心為例,平均一人曾高達同時要服務超過百案,並同時肩負辦理篩檢服務、親職活動、籌備到宅服務人力等工作,且有的縣市要求通報案即全面納入個案管理,卻沒有給予相對應的資源,導致每名個管社工每月新的進案就20多案,身上背負舊案還未排到療育資源,又有新的進案要評估和規劃,社工負荷相當龐大。
這也使得過往早療教保員在人才招募上本來就已困難的情況雪上加霜,一般幼保科系畢業大多會投入一般幼兒園,且在政府資源挹注長照產業,長照機構起薪較幼教教保員高,也讓人力往長照體系流動,因此早療教保員人才招募更加困難。

新北家扶發展學園。洪敏隆攝
立委王婉諭5月3日在立法院衛環委員會質詢時也呼籲,時間對早療而言非常重要,要把握黃金期及早接受服務,但是家長或醫療院所發現有特殊情況,希望找聯合評估中心資源來評估,也會因為各縣市資源不足與失衡,例如彰化或新竹,都可能要等半年以上,等到評估之後,健保課程也都很滿,等待期可能又是半年起跳,合計至少浪費1年以上的黃金期。
針對立委批評及民間承辦推動所遇到的問題,衛福部強調,將推動的「優化兒童醫療照護計畫」,預計4年投入28億元,包括早療資源的建置。衛福部長薛瑞元答詢強調,兒童有發展遲緩情形,最好在3歲以下就進入治療療程,現況的確是「等太久」,希望透過此計畫趕緊來做,透過獎勵補助方式,增加聯合評估院所數量。
「『及早發現,及早治療』是國家推動早療非常錯誤的口號。」台中教育大學幼兒教育學系助理教授吳佩芳點出問題核心,早療的英文是Early intervention,早期介入發展偏離正常的孩童,提高並獲得一定的生活能力和技能,但是在台灣很多人卻把早療當作醫療跟教育,「醫療」又放在前面,導致很多家長很難接受去醫院做發展評估,「誤解」那是種病,誰會承認小孩有病?
吳佩芳說,國外的Early intervention是看孩子周遭環境如何影響小孩生活及跟家庭互動關係,尤其是家庭結構的複雜問題,例如家長生完孩子後,沒有人告訴他們正確養育概念,跟孩子互動能力不是太好,忽略互動、遊戲機會,導致孩童語言、動作發展遲緩,必須盡早有人協助,進入家庭、協助家庭,當家長有意識到小朋友需要教養調整跟改變,才會有比較好的效益。
然而,台灣早療議題都是關注在醫療資源夠不夠,忽略社工人力是否足夠,以及老師有無足夠概念協助家庭。有能力可以自費的家長,有事就帶孩子去「治療」,沒有特別狀況也帶去「治療」,吳佩芳認為這不僅吃掉真正有需求者的資源,例如重度腦麻孩子的療育資源,很多家長的迷失是認為孩子已經接受「治療」,反而忽略孩童在30分鐘治療課程之外,大部分時間在醫院外面,導致在家裡與孩子互動狀況照舊、不改變,對孩童沒有實質幫助。
吳佩芳觀察,新冠肺炎3年疫情期間,很多孩童因此不能去上實體早療課,令家長非常焦慮,但是疫情結束卻發現孩童沒去上療育課,反而進步更多,最主要原因是家長在疫情期間會想方設法與孩子互動,家長改變方式是孩子進步神速原因,才讓家長體認到「我自己也要負責任,也要做調整是很重要的。」
台灣未來早療服務的變革方向,吳佩芳認為,現況有「白袍迷思」,醫生說有事,孩童就有事,但是國外孩童發展診斷,不會交給復健科診斷,台灣卻因為小兒精神科醫師沒有那麼多,導致台灣滿街都是交給復健科強勢吃這塊診斷大餅。各大醫院做聯評中心的復健科醫師,都在外面開治療所,一條龍通吃,不管確認還是疑似,通通開始療育生活,不用各項目都排的療育課程,卻是硬塞全套。
當聯評機制在社政系統沒有診斷評估方式,全部仰賴醫療系統,吳佩芳試問:醫生怎麼可能不想撈個錢?吃政府補助?令她憂心的是吃掉中重度需求的資源,認為應該建立早療頻率機制,讓真正需要每週3到4次物理治療課的重度腦性麻痺者可以確保該有的早療頻率,輕度若能仰賴透過介入家庭教養,就不派治療師,以機構教保老師為主,跟家庭積極合作推動工作。

專家認為早療要「及早治療」的口號,讓家長有所迷思。家扶家金會提供
社工包山包海,卻沒有針對早療特別訓練,投入早療系統服務必須仰賴機構有無培訓。吳佩芳指出,這導致社工的確過度傾斜治療師說什麼就決定什麼,忽略早療應先評估家庭環境如何支持這孩子長大,要讓家庭變成更好家庭,必須跟孩子好好互動,「家庭好,小孩才會好,家庭不好,投入再多也不會有成效。」
社家署這些年積極推動,希望早療服務社區化,希望可以進入家庭給予需要的資源,吳佩芳建議從預防做起,很多年輕爸媽習慣在家中給小孩手機、平板,讓孩子自己玩,沒有互動,因此應該從怎麼照顧小孩、怎麼教小孩開始推動。她強調,國外推動早療都是有核心價值和目標,譬如期待當小孩有這狀況加入專案能獲得什麼,提供這些服務有無達到目標等等,這是台灣一直沒有做,但必須做的事。

社區需要更多友善發展遲緩兒童的設施。家扶基金會提供
陳乘斌也強調家庭及社區系統的重要性,若過度關注在家中早療的孩子,而忽略其他正常發展孩子也是不對,必須考量整個家庭系統動力,因此以家庭為中心、以社區為基礎,形塑友善接納環境很重要,讓家長帶這些孩子出去,不用回應異樣眼神,也不會卻步,而不願面對孩子這樣狀況;如何營造友善例如孩子遊憩空間的共融公園,讓特殊孩子有平等機會,當社區可以正確看待孩子,才能回應家庭需求。
早療除了讓孩童發揮自身潛能,更可以降低未來教育、醫療以及社會成本的負擔,但成功與否關鍵,不只是資源是否足夠,更應正視醫療以外,家庭、社會等問題如何提出解決方案及落實,才能真正接住、幫助這些孩子。
最新more>
- 嫌吵到無法睡!菜刀「開膛破肚」送郵件人員 郵局發聲:音量符合法規
- 心跳停止137分鐘!68歲男心肌梗塞 醫護接力搶命從鬼門關救回
- 【每日揭詐】假媒人真斂財!誆辦「跨國婚姻」狠削逾50萬 苦主連對象都沒見到
- 全校已無學生!新竹世界高中停招退場 高二生全部轉學
- 台中2歲女童疑遭虐死 跨縣市保護失靈?衛福部將開中央層級會議檢討
- 曾國城「裝病」騙倒全場 蔡尚樺險淚崩:演技很好
- 毒駕零容忍!衛福部擬修法重罰 「持有」電子煙最高罰10萬
- 估值近兆美元卻呼籲全球踩煞車 Anthropic警告AI自我改進恐釀巨變
- 轉乘不便惹民怨…左營高鐵連通道等20年再卡關 網酸:暫緩100年?
- 為酒駕罰單吵翻 新店男怒燒臥房「害妻、警受傷」下場慘了
熱門more>
- 薔薔不忍了!胞妹被妻爆料「家暴、騙孕、偷吃」 氣炸切割:不會幫她善後
- 別賺最後一滴水!谷月涵自爆「零持股」:牛市已到末升段
- 新竹建商遭詐6500萬 銀樓公會發「海捕令」!急追71條UBS金條下落
- 轎車男放開雙手「全靠輔助駕駛」 40秒後撞聯結車!車上3人慘死
- 抓到「日本AV女優賣淫」畫面曝光 竟是國寶級美少女!極樂價碼驚人
- 驗屍瞬間鼻酸!台中2歲女童遭丟洗衣機虐死 地獄生活曝光…媽媽1個妥協斷送她活路
- 「李珠珢小可愛+真理褲」熱舞影片 安全褲整件外露!粉絲心疼:有必要嗎
- 2歲女童丟洗衣機綑膠帶慘死 台中狠男打到她骨折竟帶去國術館「貼藥布」
- 【更新】太子集團OJBK錢包合作水房找到了 鳳玖負責人夫婦400萬交保、律師張秉鈞100萬交保
- AI需求太猛!魏哲家問黃仁勳「為何不早說」 對方回5字全場笑翻

